Përmbajtje
- Hapa
- Pjesa 1 nga 6: Përmirësimi i dietës suaj
- Pjesa 2 nga 6: Stili i jetesës aktive
- Pjesa 3 nga 6: Terapia me Insulinë për Diabetin e Tipit 2
- Pjesa 4 nga 6: Trajtimet Plotësuese
- Pjesa 5 nga 6: Ndihma Mjekësore
- Pjesa 6 nga 6: Çfarë është diabeti mellitus
- Këshilla
- Paralajmërimet
Diabeti mellitus është një sëmundje në të cilën trupi nuk është në gjendje të kontrollojë nivelet e ngritura të glukozës në gjak. Diabeti ndodh kur pankreasi nuk prodhon insulinë të mjaftueshme, ose qelizat në trup nuk thithin insulinë që sekreton mirë. Nëse nuk trajtohet, diabeti mund të dëmtojë pothuajse çdo organ, përfshirë veshkat, sytë, zemrën dhe madje edhe sistemin nervor. Sidoqoftë, në kohën tonë, kjo sëmundje është mjaft e përshtatshme për t'u kontrolluar. Edhe pse diabeti mellitus nuk është "shëruar" plotësisht, me terapi me insulinë dhe një mënyrë jetese të shëndetshme, praktikisht nuk ndikon në cilësinë e jetës. Ky artikull përshkruan se si mund të kontrolloni diabetin dhe të shmangni çdo ndërlikim.
Kujdes:informacioni në këtë artikull është vetëm për qëllime informative. Para se të përdorni ndonjë metodë, konsultohuni me mjekun tuaj.
Hapa
Pjesa 1 nga 6: Përmirësimi i dietës suaj
 1 Hani më shumë perime dhe fasule. Në mënyrë tipike, ushqimet e pasura me fibra treten dhe absorbohen mjaft ngadalë nga trupi, gjë që ndihmon në uljen e niveleve të sheqerit në gjak. Në veçanti, fasulet janë të pasura me fibra dietike, kalcium, magnez dhe, natyrisht, proteina bimore. Ai plotëson nevojën e trupit për proteina dhe eliminon nevojën për të ngrënë mish të kuq, i cili përmban yndyrna jo të shëndetshme.
1 Hani më shumë perime dhe fasule. Në mënyrë tipike, ushqimet e pasura me fibra treten dhe absorbohen mjaft ngadalë nga trupi, gjë që ndihmon në uljen e niveleve të sheqerit në gjak. Në veçanti, fasulet janë të pasura me fibra dietike, kalcium, magnez dhe, natyrisht, proteina bimore. Ai plotëson nevojën e trupit për proteina dhe eliminon nevojën për të ngrënë mish të kuq, i cili përmban yndyrna jo të shëndetshme. - Perimet me gjethe jeshile si spinaqi, marule dhe lakra jeshile sigurojnë shumë vitamina dhe janë të ulëta në kalori. Perimet jo-niseshte të tilla si asparagus, brokoli, lakër, karrota dhe domate janë gjithashtu të dobishme.Ato janë të gjitha burime të mira të fibrave dietike dhe vitaminës E.
 2 Hani peshk rregullisht. Peshku duhet të jetë një element kryesor në dietën tuaj pasi është i pasur me acide yndyrore omega-3. Salmoni dhe toni janë veçanërisht të pasura me këto acide, mishi i tyre është i shëndetshëm dhe i tretshëm lehtë. Shumica e llojeve të tjera të peshqve janë gjithashtu të shëndetshëm dhe të sigurt, të tilla si skumbri, harengë, trofta e liqenit dhe sardelet.
2 Hani peshk rregullisht. Peshku duhet të jetë një element kryesor në dietën tuaj pasi është i pasur me acide yndyrore omega-3. Salmoni dhe toni janë veçanërisht të pasura me këto acide, mishi i tyre është i shëndetshëm dhe i tretshëm lehtë. Shumica e llojeve të tjera të peshqve janë gjithashtu të shëndetshëm dhe të sigurt, të tilla si skumbri, harengë, trofta e liqenit dhe sardelet. - Arrat dhe farat, veçanërisht arrat dhe farat e lirit, janë gjithashtu burime të mira të acideve yndyrore omega-3. Shtojini ato në dietën tuaj (për shembull, në sallata) për të rritur marrjen tuaj të acideve omega-3. Përveç kësaj, peshku mund të zvogëlojë marrjen tuaj të mishit të kuq, i cili ndihmon në zvogëlimin e yndyrës dhe kalorive.
 3 Jepini përparësi produkteve të qumështit me yndyrë të ulët. Qumështi me yndyrë të ulët, jogurtët dhe djathrat punojnë mirë pasi i sigurojnë trupit tuaj një sërë ushqyesish, kalcium, magnez dhe vitamina pa yndyrna të pashëndetshme.
3 Jepini përparësi produkteve të qumështit me yndyrë të ulët. Qumështi me yndyrë të ulët, jogurtët dhe djathrat punojnë mirë pasi i sigurojnë trupit tuaj një sërë ushqyesish, kalcium, magnez dhe vitamina pa yndyrna të pashëndetshme. - Sidoqoftë, nuk duhet të supozoni se të gjitha yndyrnat janë të dëmshme. Trupi kërkon disa yndyrna të shëndetshme, përfshirë yndyrnat e pangopura natyrore që gjenden në vajrat e ullirit, lulediellit dhe susamit.
 4 Kufizoni marrjen tuaj të karbohidrateve të thjeshta. Zëvendësoni ushqimet me miell të bardhë, bukë të bardhë, makarona dhe oriz me drithëra. Drithërat janë shumë më të larta në magnez, krom dhe fibra dietike. Edhe patatet e zakonshme mund të zëvendësohen me patate të ëmbla (yams).
4 Kufizoni marrjen tuaj të karbohidrateve të thjeshta. Zëvendësoni ushqimet me miell të bardhë, bukë të bardhë, makarona dhe oriz me drithëra. Drithërat janë shumë më të larta në magnez, krom dhe fibra dietike. Edhe patatet e zakonshme mund të zëvendësohen me patate të ëmbla (yams). - Kjo gjithashtu do të thotë që ushqimet e skuqura duhet të shmangen pasi ato shpesh spërkaten me miell të bardhë. Zëvendësoni këto ushqime me ushqime të pjekura në skarë dhe të pjekura. Së shpejti do të zbuloni se këto pjata janë më të shijshme dhe më të shijshme.
 5 Hani sa më pak sheqer. Sheqeri gjendet në shumë produkte: fruta, pije me sheqer, akullore, ëmbëlsira, produkte të pjekura. Zgjidhni ushqime me ëmbëlsues artificialë siç janë sakarina dhe sukraloza sepse ato i shtojnë një shije të ëmbël ushqimit, por nuk japin glukozë ose nuk rrisin nivelet e sheqerit në gjak.
5 Hani sa më pak sheqer. Sheqeri gjendet në shumë produkte: fruta, pije me sheqer, akullore, ëmbëlsira, produkte të pjekura. Zgjidhni ushqime me ëmbëlsues artificialë siç janë sakarina dhe sukraloza sepse ato i shtojnë një shije të ëmbël ushqimit, por nuk japin glukozë ose nuk rrisin nivelet e sheqerit në gjak. - Në ditët e sotme, ekzistojnë zëvendësues të ndryshëm të sheqerit që mund të shtohen lehtësisht në ushqim dhe pije. Përveç kësaj, ka shumë produkte të ndryshme në treg që përdorin zëvendësues artificialë në vend të sheqerit. Kur zgjidhni produktet në një dyqan, shikoni etiketat që tregojnë përbërjen e tyre.
- Herë pas here mund ka disa fruta si mollë, dardha, manaferra, pjeshkë. Shmangni frutat e tjerë që janë të pasura me sheqer, si pjepri dhe mango.
 6 Kontrolloni kaloritë tuaja. Necessaryshtë e nevojshme jo vetëm për të marrë numrin e duhur të kalorive, por edhe për t'u siguruar që ato janë korrekt... Të gjithë janë të ndryshëm, prandaj kontrolloni me mjekun tuaj - në varësi të dozës tuaj të insulinës, shëndetit të përgjithshëm dhe historisë së diabetit, ata do të rekomandojnë dietën e duhur për ju.
6 Kontrolloni kaloritë tuaja. Necessaryshtë e nevojshme jo vetëm për të marrë numrin e duhur të kalorive, por edhe për t'u siguruar që ato janë korrekt... Të gjithë janë të ndryshëm, prandaj kontrolloni me mjekun tuaj - në varësi të dozës tuaj të insulinës, shëndetit të përgjithshëm dhe historisë së diabetit, ata do të rekomandojnë dietën e duhur për ju. - Në mënyrë tipike, RDA është 36 kalori për kilogram peshë trupore për burrat dhe 34 kalori për kilogram peshë trupore për gratë. Dieta e duhur duhet të jetë 50-60% karbohidrate, 15% proteina dhe 30% yndyrë. Gjithashtu, kufizoni marrjen tuaj të kripës.
- Qëllimi kryesor për pacientët me diabet të tipit 2 është të humbin afërsisht 5-10% të peshës së tyre. Nuk është e nevojshme të zvogëloni numrin e kalorive, por duhet të zvogëloni marrjen tuaj të karbohidrateve dhe yndyrave.
Pjesa 2 nga 6: Stili i jetesës aktive
 1 Bisedoni me mjekun tuaj për një regjim stërvitje që është i përshtatshëm për ju. Mjeku juaj do të jetë në gjendje të testojë tolerancën tuaj ndaj stërvitjes dhe të përcaktojë se nga cilat ushtrime duhet të përmbaheni. Ata do të përcaktojnë intensitetin dhe kohëzgjatjen e duhur të stërvitjeve tuaja dhe do të bëjnë një plan ushtrimesh për t'ju ndihmuar të humbni peshë dhe të qëndroni në formë.
1 Bisedoni me mjekun tuaj për një regjim stërvitje që është i përshtatshëm për ju. Mjeku juaj do të jetë në gjendje të testojë tolerancën tuaj ndaj stërvitjes dhe të përcaktojë se nga cilat ushtrime duhet të përmbaheni. Ata do të përcaktojnë intensitetin dhe kohëzgjatjen e duhur të stërvitjeve tuaja dhe do të bëjnë një plan ushtrimesh për t'ju ndihmuar të humbni peshë dhe të qëndroni në formë. - Si rregull, stërvitja përmirëson shëndetin e njerëzve me diabet, dhe nëse sëmundja nuk ka shkuar shumë larg, atëherë "tërhiqet". Plus, stërvitja e rregullt mund t’ju ndihmojë të humbni peshë, e cila është shumë e rëndësishme për uljen e glukozës, presionit të gjakut dhe niveleve të kolesterolit. Kjo është e nevojshme për të ngadalësuar përparimin e sëmundjes, për të rregulluar gjendjen aktuale dhe për të përmirësuar shëndetin.
 2 Përfshini kardio në stërvitjet tuaja. Ushtrimet aerobike rrisin ndjeshmërinë ndaj insulinës dhe ndihmojnë në kontrollin e peshës trupore te pacientët obezë. Për këtë qëllim, provoni ecje të shpejtë, kërcim me litar, vrapim ose tenis. Bestshtë mirë të bëni 30 minuta kardio në ditë, rreth 5 herë në javë. Nëse jeni fillestar, filloni me seanca 5-10 minuta dhe gradualisht rrisni kohëzgjatjen ndërsa rritet qëndrueshmëria juaj. Më mirë të paktën diçka sesa asgjë!
2 Përfshini kardio në stërvitjet tuaja. Ushtrimet aerobike rrisin ndjeshmërinë ndaj insulinës dhe ndihmojnë në kontrollin e peshës trupore te pacientët obezë. Për këtë qëllim, provoni ecje të shpejtë, kërcim me litar, vrapim ose tenis. Bestshtë mirë të bëni 30 minuta kardio në ditë, rreth 5 herë në javë. Nëse jeni fillestar, filloni me seanca 5-10 minuta dhe gradualisht rrisni kohëzgjatjen ndërsa rritet qëndrueshmëria juaj. Më mirë të paktën diçka sesa asgjë! - Një nga ushtrimet më të lehta që nuk kërkon ndonjë pajisje ose një vizitë në palestër është ecja e thjeshtë. Edhe pse duket shumë e lehtë, një shëtitje e përditshme mund të përmirësojë shëndetin tuaj, frymëmarrjen, qartësinë e mendimit, humorin, qetësinë dhe ul sheqerin në gjak dhe presionin e gjakut. Ju gjithashtu mund të bëni ushtrime të këndshme dhe të lehta, të tilla si çiklizëm dhe not.
- Ata që kanë pasur ndonjë sëmundje kardiovaskulare, të moshuarit dhe pacientët me komplikime të shkaktuara nga diabeti duhet së pari të vlerësojnë gjendjen e sistemit të tyre kardiovaskular. Në këtë rast, duhet të filloni stërvitjen nën mbikëqyrjen e mjekut tuaj.
 3 Përfshini stërvitjen e forcës në stërvitjet tuaja. Ky është hapi tjetër pas stërvitjes aerobike. Trajnimi i forcës ndihmon në transformimin e trupit: Muskujt më të fortë djegin më shumë kalori, të cilat mund t’ju ndihmojnë të humbni peshë dhe të kontrolloni sheqerin në gjak. Përveç stërvitjes aerobike, rekomandohet që të bëni stërvitje me forcë dy herë në javë.
3 Përfshini stërvitjen e forcës në stërvitjet tuaja. Ky është hapi tjetër pas stërvitjes aerobike. Trajnimi i forcës ndihmon në transformimin e trupit: Muskujt më të fortë djegin më shumë kalori, të cilat mund t’ju ndihmojnë të humbni peshë dhe të kontrolloni sheqerin në gjak. Përveç stërvitjes aerobike, rekomandohet që të bëni stërvitje me forcë dy herë në javë. - Nuk ka nevojë të vizitoni palestrën. Për shembull, thjesht mund të marrësh shishe uji në shtëpi. Për më tepër, pastrimi i një apartamenti ose kopshtaria gjithashtu mund të konsiderohet trajnim i forcës.
 4 Mundohuni të humbni peshë. Shumica e pacientëve këshillohen të humbin peshë dhe të përpiqen të arrijnë një indeks ideal të masës trupore (BMI). Kjo është veçanërisht e rëndësishme për njerëzit me obezitet, i cili shpesh shoqëron diabetin e tipit 2. Për të matur BMI, ndajeni peshën (masën) e një personi në kilogramë me katrorin e lartësisë së tij në metra.
4 Mundohuni të humbni peshë. Shumica e pacientëve këshillohen të humbin peshë dhe të përpiqen të arrijnë një indeks ideal të masës trupore (BMI). Kjo është veçanërisht e rëndësishme për njerëzit me obezitet, i cili shpesh shoqëron diabetin e tipit 2. Për të matur BMI, ndajeni peshën (masën) e një personi në kilogramë me katrorin e lartësisë së tij në metra. - BMI ideale është 18.5-25. Kështu, nëse BMI juaj është nën 18.5, atëherë jeni nën peshë, dhe nëse është mbi 25, atëherë jeni mbipeshë.
 5 Vëzhgoni rutinën e vendosur të stërvitjes. Zhvilloni një orar specifik trajnimi që funksionon më mirë për ju. Çdo person ka nevojë për një lloj motivimi për të ushtruar rregullisht. Për shembull, një i dashur, mik ose anëtar i familjes mund t'ju motivojë që t'ju mbështesë dhe inkurajojë, dhe t'ju kujtojë aspektet pozitive të stërvitjes.
5 Vëzhgoni rutinën e vendosur të stërvitjes. Zhvilloni një orar specifik trajnimi që funksionon më mirë për ju. Çdo person ka nevojë për një lloj motivimi për të ushtruar rregullisht. Për shembull, një i dashur, mik ose anëtar i familjes mund t'ju motivojë që t'ju mbështesë dhe inkurajojë, dhe t'ju kujtojë aspektet pozitive të stërvitjes. - Ju gjithashtu mund të shpërbleheni (jo një çokollatë, natyrisht!) Për sukseset, të tilla si humbja e disa kilogramëve. Kjo do t'ju japë forcë shtesë për të arritur qëllimet tuaja dhe për të përmirësuar cilësinë e jetës tuaj.
Pjesa 3 nga 6: Terapia me Insulinë për Diabetin e Tipit 2
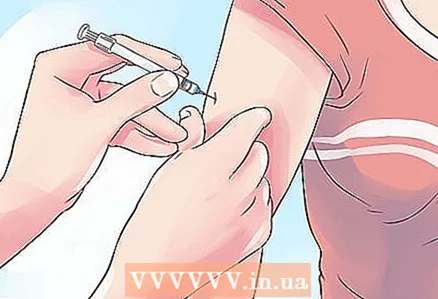 1 Filloni të merrni insulinë. Ekzistojnë tre lloje kryesore të përgatitjeve të insulinës: me veprim të shkurtër, me veprim të ndërmjetëm dhe me veprim të gjatë. Edhe pse insulina përdoret kryesisht për diabetin e tipit 1, është aplikoni për trajtimin e diabetit mellitus të të dy llojeve. Mjeku juaj do të përcaktojë se cili lloj i insulinës është më i miri për ju. Insulina aktualisht administrohet ekskluzivisht me injeksion.
1 Filloni të merrni insulinë. Ekzistojnë tre lloje kryesore të përgatitjeve të insulinës: me veprim të shkurtër, me veprim të ndërmjetëm dhe me veprim të gjatë. Edhe pse insulina përdoret kryesisht për diabetin e tipit 1, është aplikoni për trajtimin e diabetit mellitus të të dy llojeve. Mjeku juaj do të përcaktojë se cili lloj i insulinës është më i miri për ju. Insulina aktualisht administrohet ekskluzivisht me injeksion. - Insulina me veprim të shkurtër ul nivelet e glukozës në gjak shumë shpejt.Ky grup përfshin ilaçe "Actrapid NM", "Humulin R", "Gensulin R", "Rinsulin R". Efekti i insulinës me veprim të shkurtër shfaqet pas 20 minutash dhe zgjat rreth 8 orë. Mund të administrohet në mënyrë nënlëkurore, intramuskulare ose intravenoze.
- Insulina me veprim të mesëm ul glukozën në gjak më ngadalë. Ky grup përfshin ilaçe "Biosulin N", "Gansulin N", "Gensulin N", "Insuman Bazal GT", "Insuran NPH", "Protafan NM", "Rinsulin NPH", "Humulin NPH". Ato hyjnë në fuqi 2 orë pas injektimit dhe zgjasin pothuajse një ditë. Ky grup ilaçesh quhet gjithashtu protamina neutrale e Hagedorn, ato administrohen me injeksion nënlëkuror.
- Insulina me veprim të gjatë ul nivelin e glukozës më tej me shume pa probleme. Ky grup përfshin barnat glargine (Lantus) dhe detemir (Levemir Penfill, Levemir FlexPen). Ato hyjnë në fuqi rreth gjashtë orë pas injektimit dhe zgjasin deri në dy ditë. Ky lloj insuline administrohet gjithashtu ekskluzivisht me injeksion nënlëkuror.
- Doza e përafërt e insulinës Humulin R është 20 njësi ndërkombëtare tri herë në ditë. Ilaçi administrohet në të njëjtën kohë me një vakt, i cili ndihmon për të arritur nivelin e kërkuar të glukozës në gjak.
- Dieta dhe stërvitja e duhur janë shpesh të mjaftueshme për të kontrolluar diabetin e tipit 2. Nëse kjo nuk është e mjaftueshme, mjeku juaj mund të përshkruajë ilaçe për hipoglikeminë orale (uljen e sheqerit në gjak).
 2 Vini re se mund të kombinoni lloje të ndryshme të insulinës. Për shembull, ilaçet e kombinuara përfshijnë "Mikstard 30 NM" dhe "Humulin M3", të cilat janë një përzierje e insulinës me veprim të shkurtër dhe të mesëm. Shtë e qartë se ilaçe të tilla karakterizohen nga një kombinim i efekteve afatshkurtra dhe afatgjata.
2 Vini re se mund të kombinoni lloje të ndryshme të insulinës. Për shembull, ilaçet e kombinuara përfshijnë "Mikstard 30 NM" dhe "Humulin M3", të cilat janë një përzierje e insulinës me veprim të shkurtër dhe të mesëm. Shtë e qartë se ilaçe të tilla karakterizohen nga një kombinim i efekteve afatshkurtra dhe afatgjata. - Droga të tilla rekomandohen për përdorim vetëm në situata të caktuara. Mjeku juaj do të përcaktojë se cili lloj i insulinës (dhe sa) është më i miri për ju.
 3 Përdorni një stilolaps insuline. Instrumenti për injeksione të shumta të insulinës quhet një "stilolaps" ose injeksion automatik i insulinës dhe mund t'ju kursejë kohë dhe sherr. Ky mjet mund të përshtatet me planin specifik të trajtimit me insulinë dhe lejon injeksione më pak të dhimbshme sesa shiringat standarde. Plus, është e lehtë të bartësh me vete.
3 Përdorni një stilolaps insuline. Instrumenti për injeksione të shumta të insulinës quhet një "stilolaps" ose injeksion automatik i insulinës dhe mund t'ju kursejë kohë dhe sherr. Ky mjet mund të përshtatet me planin specifik të trajtimit me insulinë dhe lejon injeksione më pak të dhimbshme sesa shiringat standarde. Plus, është e lehtë të bartësh me vete. - Pavarësisht nëse përdorni një shiringë stilolaps ose një shiringë të rregullt, është më mirë të përdorni ilaçe të marra nga materiale me origjinë njerëzore, sesa me origjinë shtazore, pasi ato kanë më pak efekt antigjenik dhe ka më pak të ngjarë të refuzohen nga trupi si të huaj substancë. Ato gjithashtu ndihmojnë qelizat të metabolizojnë në mënyrë më efikase glukozën, stimulojnë ruajtjen e glikogjenit dhe zvogëlojnë glukoneogjenezën (prodhimin e glukozës).
 4 Ruani insulinë në një temperaturë të përshtatshme. Të gjitha përgatitjet e insulinës duhet të mbahen në frigorifer, por jo në frigorifer. Ndërsa kompanitë e insulinës bëjnë stilolapsa në temperaturën e dhomës, hulumtimet kanë treguar se këto mjete duhet të ruhen në frigorifer deri në përdorimin e parë.
4 Ruani insulinë në një temperaturë të përshtatshme. Të gjitha përgatitjet e insulinës duhet të mbahen në frigorifer, por jo në frigorifer. Ndërsa kompanitë e insulinës bëjnë stilolapsa në temperaturën e dhomës, hulumtimet kanë treguar se këto mjete duhet të ruhen në frigorifer deri në përdorimin e parë. - Pas injektimit të parë, stilolapsi i shiringës nuk duhet të mbahet në frigorifer, duhet të ruhet në temperaturën e dhomës në mënyrë që insulina të mos kristalizohet.
- Ekzistojnë gjithashtu dëshmi se injeksionet e insulinës së ftohtë që janë ruajtur në frigorifer mund të jenë më të dhimbshme sesa injeksionet e insulinës në temperaturën e dhomës.
 5 Monitoroni nivelet e sheqerit tuaj në shtëpi. Të gjithë pacientët me diabet duhet të monitorojnë në mënyrë të pavarur nivelet e tyre të sheqerit në gjak. Kjo ndihmon në rregullimin e marrjes së ilaçeve dhe kështu kontrollimin më të mirë të niveleve të glukozës në gjak. Dështimi për të monitoruar nivelet e sheqerit në gjak mund të çojë në hipoglikemi, e cila është një nivel i ulët i glukozës në gjak, i cili mund të çojë në shumë komplikime të tilla si shikimi i paqartë dhe dehidratimi.
5 Monitoroni nivelet e sheqerit tuaj në shtëpi. Të gjithë pacientët me diabet duhet të monitorojnë në mënyrë të pavarur nivelet e tyre të sheqerit në gjak. Kjo ndihmon në rregullimin e marrjes së ilaçeve dhe kështu kontrollimin më të mirë të niveleve të glukozës në gjak. Dështimi për të monitoruar nivelet e sheqerit në gjak mund të çojë në hipoglikemi, e cila është një nivel i ulët i glukozës në gjak, i cili mund të çojë në shumë komplikime të tilla si shikimi i paqartë dhe dehidratimi. - Regjistroni sheqerin tuaj në gjak për gjysmë ore para dhe pas një vakt - pasi të tretni vaktin tuaj, sheqeri juaj në gjak ndryshon. Kjo do të ndihmojë në zvogëlimin e rrezikut të komplikimeve mikro- dhe makrovaskulare, si dhe neuropatike.
- Në përgjithësi rekomandohet marrja e mostrës nga ana e gishtit dhe jo nga maja e gishtit për të zvogëluar dhimbjen sepse ana e gishtërinjve përmban më pak nerva sesa majat. Shkruani rezultatet në një fletore të dedikuar, në mënyrë që të analizoni ndryshimet në nivelet e sheqerit në gjak me mjekun tuaj.
 6 Jini të vetëdijshëm për problemet që lidhen me terapinë me insulinë. Fatkeqësisht, terapia me insulinë vjen me probleme të caktuara për të cilat pacientët duhet të jenë të vetëdijshëm. Këto probleme përfshijnë sa vijon:
6 Jini të vetëdijshëm për problemet që lidhen me terapinë me insulinë. Fatkeqësisht, terapia me insulinë vjen me probleme të caktuara për të cilat pacientët duhet të jenë të vetëdijshëm. Këto probleme përfshijnë sa vijon: - Hipoglikemia - rreziku rritet nëse pacienti nuk ha para injeksionit tjetër ose tejkalon dozën e kërkuar të insulinës.
- Alergjia ndaj insulinës mund të ndodhë nëse insulina është bërë nga materiale me origjinë shtazore. Në këtë rast, mjeku duhet të zëvendësojë ilaçet aktuale me ilaçe të insulinës njerëzore dhe të përshkruajë ndonjë steroid ose antihistaminë për të lehtësuar reagimin alergjik, kruajtjen, ënjtjen ose dhimbjen.
- Mund të zhvillohet rezistenca ndaj insulinës, e cila zakonisht shoqërohet me komplikime të tjera nga diabeti. Në këtë rast, duhet të kërkoni kujdes mjekësor, pasi mund të jetë e nevojshme të rrisni dozën e insulinës ose të ndryshoni planin e trajtimit.
- Rritja e peshës trupore dhe ndjenja e urisë, veçanërisht në pacientët me diabet të tipit 2, të cilët morën ilaçe hipoglikemike orale, dhe më pas plotësuan trajtimin me terapi me insulinë.
- Lipodistrofia e insulinës, domethënë hipertrofia e indit dhjamor në shtresën nënlëkurore në vendet e injeksioneve të insulinës, është gjithashtu një problem i zakonshëm.
Pjesa 4 nga 6: Trajtimet Plotësuese
 1 Merrni parasysh marrjen e një produkti sulfonylurea. Këto ilaçe ulin sheqerin në gjak duke nxitur pankreasin të prodhojë më shumë insulinë, e cila kontrollon nivelet e sheqerit. Për më tepër, nivelet e sheqerit në gjak ulen aq shpejt saqë këto ilaçe duhet të merren me vakte për të ruajtur ekuilibrin e insulinës. Kjo masë parandalon një rënie shumë të ulët të niveleve të sheqerit në gjak dhe hipoglikeminë.
1 Merrni parasysh marrjen e një produkti sulfonylurea. Këto ilaçe ulin sheqerin në gjak duke nxitur pankreasin të prodhojë më shumë insulinë, e cila kontrollon nivelet e sheqerit. Për më tepër, nivelet e sheqerit në gjak ulen aq shpejt saqë këto ilaçe duhet të merren me vakte për të ruajtur ekuilibrin e insulinës. Kjo masë parandalon një rënie shumë të ulët të niveleve të sheqerit në gjak dhe hipoglikeminë. - Ilaçet hipoglikemike përfshijnë tolbutamid ("Butamide"), doza e rekomanduar e të cilit është 500 deri në 3000 miligramë në ditë. Ky ilaç është në dispozicion në formë pilule dhe është i sigurt për njerëzit me sëmundje të veshkave dhe të moshuarit.
- Një ilaç tjetër është klorpropamidi (Diabetal). Doza ditore në formë pilule është deri në 500 miligramë. Vini re se ky ilaç mund të shkaktojë hiponatremi (natriumi i ulët i plazmës).
- Brezi i dytë i këtyre barnave përfshin glibenclamide (Maninil, një tabletë me 5 miligramë përbërës aktiv në ditë), gliclazide (Diabeton, së pari një miligram në ditë, gradualisht mund ta rrisni dozën në 6 miligramë, ilaçi është i sigurt për sëmundjet e veshkave ), glipizide (Glibenez, një tabletë, 5 miligramë në ditë), glimepiride (Amaryl, e disponueshme si tableta 1, 2 dhe 3 miligram).
- Këto ilaçe përmbajnë sulfonamid. Nëse jeni alergjik ndaj kësaj substance, merrni parasysh marrjen e barnave të tjera hipoglikemike. Për më tepër, këto ilaçe duhet të përdoren me kujdes në pacientët me sëmundje të veshkave dhe të moshuarit.
 2 Provoni meglitinidet. Këto ilaçe rrisin prodhimin e insulinës në pankreas. Ata punojnë brenda një ore pas gëlltitjes. Ato merren zakonisht gjysmë ore para ngrënies për të zvogëluar rrezikun e hipoglikemisë.
2 Provoni meglitinidet. Këto ilaçe rrisin prodhimin e insulinës në pankreas. Ata punojnë brenda një ore pas gëlltitjes. Ato merren zakonisht gjysmë ore para ngrënies për të zvogëluar rrezikun e hipoglikemisë. - Këto ilaçe përdoren për të ulur nivelet e sheqerit në gjak gjatë metabolizmit.Doza e rekomanduar është 500 miligram deri në 1 gram 1-2 herë në ditë, në varësi të nivelit të glukozës në gjak.
 3 Merrni parasysh marrjen e biguanideve. Ilaçet e këtij lloji ulin thithjen e glukozës në traktin gastrointestinal dhe prodhimin e glukozës në mëlçi, si dhe rrisin rezistencën ndaj insulinës dhe metabolizmin anaerobe të glukozës. Ato shpesh përdoren së bashku me sulfonilureat si terapi shtesë për mbipeshën. Sidoqoftë, këto ilaçe kanë disa efekte anësore, të tilla si shqetësimi i stomakut dhe diarreja, dhe në pacientët me sëmundje të mëlçisë ose veshkave, ato mund të shkaktojnë acidozë laktike.
3 Merrni parasysh marrjen e biguanideve. Ilaçet e këtij lloji ulin thithjen e glukozës në traktin gastrointestinal dhe prodhimin e glukozës në mëlçi, si dhe rrisin rezistencën ndaj insulinës dhe metabolizmin anaerobe të glukozës. Ato shpesh përdoren së bashku me sulfonilureat si terapi shtesë për mbipeshën. Sidoqoftë, këto ilaçe kanë disa efekte anësore, të tilla si shqetësimi i stomakut dhe diarreja, dhe në pacientët me sëmundje të mëlçisë ose veshkave, ato mund të shkaktojnë acidozë laktike. - Biguanidet përfshijnë metformin ("Glucophage", në dispozicion në formën e tabletave prej 500 dhe 850 miligramë) me një dozë të rekomanduar ditore deri në 2000 miligramë, repaglinide ("Novonorm", 0.5 ose 1 miligram para çdo vakt), pioglitazone ("Glutazone ", 15/30 miligramë një herë në ditë).
 4 Konsideroni një transplant të pankreasit në raste të rënda. Për format e rënda të diabetit me komplikime, mjeku juaj mund të rekomandojë një transplant të pankreasit. Pacienti transplantohet me një pankreas të shëndetshëm, domethënë atë që prodhon një sasi të mjaftueshme të insulinës. Ky operacion bëhet vetëm nëse metodat e tjera të trajtimit nuk kanë ndihmuar.
4 Konsideroni një transplant të pankreasit në raste të rënda. Për format e rënda të diabetit me komplikime, mjeku juaj mund të rekomandojë një transplant të pankreasit. Pacienti transplantohet me një pankreas të shëndetshëm, domethënë atë që prodhon një sasi të mjaftueshme të insulinës. Ky operacion bëhet vetëm nëse metodat e tjera të trajtimit nuk kanë ndihmuar. - Pankreasi i transplantuar merret nga një person që sapo ka vdekur, ose merret një pjesë e pankreasit të një personi të gjallë.
- Mjeku juaj do të përcaktojë nëse kjo metodë është e përshtatshme për rastin tuaj. Zakonisht, terapi të tilla si terapia me insulinë, dieta e duhur dhe stërvitja e rregullt janë të mjaftueshme.
Pjesa 5 nga 6: Ndihma Mjekësore
 1 Merrni testin e sheqerit në gjak. Për të marrë rezultate të sakta, nuk duhet të hani ose pini asgjë (përveç ujit) rreth 6-8 orë para testit tuaj të gjakut. Norma është 4.1-6.3 mmol / L, me vlera kufitare prej 6.3-6.6 mmol / L, do të kërkohen teste shtesë, të tilla si një test oral i tolerancës ndaj glukozës.
1 Merrni testin e sheqerit në gjak. Për të marrë rezultate të sakta, nuk duhet të hani ose pini asgjë (përveç ujit) rreth 6-8 orë para testit tuaj të gjakut. Norma është 4.1-6.3 mmol / L, me vlera kufitare prej 6.3-6.6 mmol / L, do të kërkohen teste shtesë, të tilla si një test oral i tolerancës ndaj glukozës. - Një test gjaku pas ngrënies zakonisht bëhet dy orë pas një vakt ose dy orë pasi pacienti të ketë pirë 75 miligramë glukozë. Rezultatet normale nuk i kalojnë 7.7 mmol / L. Një rezultat mbi 11 mmol / L konfirmon diagnozën e diabetit mellitus.
 2 Ju gjithashtu mund të bëni një test oral të tolerancës së glukozës (OGTT). Ky test zakonisht kryhet në nivelet kufitare të sheqerit në gjak, dyshohet për diabet mellitus ose diabet mellitus gestacional (diabeti i shtatzënisë). Në prag të analizës, pacienti ha normalisht për të paktën tre ditë, nuk ha para analizës dhe gjaku merret nga një venë, e cila përdoret për të përcaktuar nivelin e sheqerit. Para marrjes së gjakut, pacientit i kërkohet të zbrazë fshikëzën.
2 Ju gjithashtu mund të bëni një test oral të tolerancës së glukozës (OGTT). Ky test zakonisht kryhet në nivelet kufitare të sheqerit në gjak, dyshohet për diabet mellitus ose diabet mellitus gestacional (diabeti i shtatzënisë). Në prag të analizës, pacienti ha normalisht për të paktën tre ditë, nuk ha para analizës dhe gjaku merret nga një venë, e cila përdoret për të përcaktuar nivelin e sheqerit. Para marrjes së gjakut, pacientit i kërkohet të zbrazë fshikëzën. - Pacientit i jepet ujë me 75 gram glukozë për të pirë. Gratë shtatzëna mund të marrin një tabletë glukozë 100 miligramë. Pastaj, mostrat e gjakut dhe urinës merren në intervale prej 0.5, 1, 2 dhe 3 orësh.
- Norma nuk është më shumë se 7 mmol / L në fillim dhe më pak se 7.7 mmol / L pas marrjes së glukozës, dhe vlerat kulmore nuk duhet të kalojnë 11 mmol / L.
- Me OGTT, mund të ndodhin anomali të caktuara, të tilla si glikosuria, ose një përgjigje e vonuar. Me glikozurinë, ndryshimi midis nivelit të agjërimit dhe vlerës maksimale është rreth 1-1.4 mmol / L. Kjo mund të jetë për shkak të thithjes jonormale të glukozës ose prodhimit të tepërt të insulinës.
 3 Sigurohuni që të kuptoni plotësisht se çfarë ilaçesh ju janë përshkruar dhe si duhet t'i merrni ato. Edukimi i pacientit është parësor në menaxhimin e diabetit. Ju duhet të kuptoni plotësisht se si duhet të merren ilaçet, mekanizmi i tyre i veprimit, për çfarë janë dhe pse mjeku i ka përshkruar këto barna. Përveç kësaj, duhet të jeni të vetëdijshëm për rreziqet e mundshme, ndërveprimet e ilaçeve dhe efektet e tyre anësore.
3 Sigurohuni që të kuptoni plotësisht se çfarë ilaçesh ju janë përshkruar dhe si duhet t'i merrni ato. Edukimi i pacientit është parësor në menaxhimin e diabetit. Ju duhet të kuptoni plotësisht se si duhet të merren ilaçet, mekanizmi i tyre i veprimit, për çfarë janë dhe pse mjeku i ka përshkruar këto barna. Përveç kësaj, duhet të jeni të vetëdijshëm për rreziqet e mundshme, ndërveprimet e ilaçeve dhe efektet e tyre anësore. - Së bashku me ushqimin dhe stërvitjen e duhur, kjo do t'ju lejojë të arrini bOmë shumë sukses në trajtimin e sëmundjes dhe parandalimin e zhvillimit dhe komplikimeve të saj, të cilat do të ndihmojnë në përmirësimin e cilësisë së jetës tuaj dhe ruajtjen e shëndetit tuaj.
 4 Kontrolloni me mjekun tuaj nëse vëreni ndonjë ndryshim. Kur vizitoni mjekun tuaj, tregoni atyre për çdo shenjë të komplikimeve ose simptomave të reja. Mjeku do të vlerësojë gjendjen tuaj neurologjike, do të ekzaminojë këmbët tuaja për të përcaktuar nëse ka sindromë të këmbës diabetike, ulçera ose infeksion, dhe do të përshkruajë teste rutinë të gjakut dhe urinës, lipidogram, do të kontrollojë funksionimin e veshkave dhe mëlçisë dhe do të përcaktojë përqendrimin e kreatininës në plazmën e gjakut.
4 Kontrolloni me mjekun tuaj nëse vëreni ndonjë ndryshim. Kur vizitoni mjekun tuaj, tregoni atyre për çdo shenjë të komplikimeve ose simptomave të reja. Mjeku do të vlerësojë gjendjen tuaj neurologjike, do të ekzaminojë këmbët tuaja për të përcaktuar nëse ka sindromë të këmbës diabetike, ulçera ose infeksion, dhe do të përshkruajë teste rutinë të gjakut dhe urinës, lipidogram, do të kontrollojë funksionimin e veshkave dhe mëlçisë dhe do të përcaktojë përqendrimin e kreatininës në plazmën e gjakut. - Mjeku juaj duhet t’ju edukojë në lidhje me rreziqet e zhvillimit të këmbës diabetike dhe si mund ta shmangni atë me trajtimin e hershëm me antibiotikë. Përveç kësaj, është e nevojshme të ndiqni rregullat e higjienës për të parandaluar zhvillimin e gangrenës.
Pjesa 6 nga 6: Çfarë është diabeti mellitus
 1 Identifikoni shenjat e hershme të diabetit. Në fillim, diabeti shoqërohet me disa simptoma delikate.
1 Identifikoni shenjat e hershme të diabetit. Në fillim, diabeti shoqërohet me disa simptoma delikate. - Urinim i shpeshtë... Pacienti nxjerr sasi të mëdha të urinës gjatë ditës ose natës. Kjo është për shkak të niveleve të larta të glukozës në gjak, të cilat rrisin thithjen e ujit në qarkullimin e gjakut. Kjo nga ana tjetër rrit sasinë e urinës.
- Etja e tepërt... Pacienti pi shumë ujë (më shumë se 8 gota (2 litra) në ditë), por kjo nuk e shuan etjen e tij. Etja e shtuar është për shkak të rritjes së sasisë së urinës së prodhuar dhe dehidratimit shoqërues të trupit.
- Rritja e urisë... Pacienti ha më shumë se zakonisht. Kjo është për shkak të mungesës së insulinës, e cila kërkohet për të transportuar glukozën përmes gjakut në qelizat e trupit, ku përdoret për energji. Në mungesë të insulinës, qelizat nuk kanë glukozë të mjaftueshme, gjë që ju bën të ndiheni të uritur.
 2 Njihni shenjat e vonshme të diabetit. Ndërsa sëmundja përparon, simptomat më të rënda zhvillohen gradualisht.
2 Njihni shenjat e vonshme të diabetit. Ndërsa sëmundja përparon, simptomat më të rënda zhvillohen gradualisht. - Futja e ketoneve në urinë... Trupi prish përmbajtjen normale të karbohidrateve dhe sheqerit për shkak të rritjes së nivelit të sheqerit në urinë. Trupi zbërthen acidet yndyrore të depozituara dhe yndyrnat për t'i siguruar vetes energji, dhe kjo çon në lirimin e ketoneve.
- Lodhje... Pacienti lodhet shumë shpejt. Kjo është për shkak të mungesës së insulinës, e cila ndihmon në transportimin e glukozës përmes gjakut në qelizat ku përdoret për energji. Si rezultat, qelizave u mungon glukoza dhe atyre u mungon energjia.
- Shërimi i vonuar... Plagët dhe plagët shërohen më ngadalë se zakonisht. Kjo është për shkak të niveleve të larta të sheqerit në gjak. Gjaku mbart lëndët ushqyese të nevojshme për shërim, dhe glukoza e ngritur në gjak e bën këtë proces më të vështirë, duke rezultuar në vonimin e shërimit të dëmtimit.
 3 Mësoni rreth faktorëve të rrezikut. Disa njerëz janë më të prirur ndaj diabetit për shkak të rrethanave të caktuara që nuk mund të kontrollohen gjithmonë. Faktorët e rrezikut për zhvillimin e diabetit përfshijnë rrethanat e mëposhtme:
3 Mësoni rreth faktorëve të rrezikut. Disa njerëz janë më të prirur ndaj diabetit për shkak të rrethanave të caktuara që nuk mund të kontrollohen gjithmonë. Faktorët e rrezikut për zhvillimin e diabetit përfshijnë rrethanat e mëposhtme: - Obeziteti... Diabeti është i zakonshëm në mesin e njerëzve obezë sepse nivelet e tyre të kolesterolit janë të larta. Kolesteroli zbërthehet për të formuar sheqer, i cili lëshohet në qarkullimin e gjakut. Përkundër faktit se një pjesë e glukozës transferohet në qeliza, niveli i tij në gjak rritet, gjë që çon në zhvillimin e diabetit mellitus.
- Predispozicion gjenetik... Sëmundja është e zakonshme tek njerëzit që kanë një predispozitë gjenetike ndaj rezistencës ndaj insulinës ose pankreasi që nuk prodhon insulinë të mjaftueshme.
- Stili i jetesës sedentare... Aktiviteti fizik është i nevojshëm për metabolizmin normal. Në mungesë të aktivitetit të rregullt fizik, glukoza e pranishme në gjak transferohet dobët në qeliza, gjë që çon në diabet mellitus.
 4 Mësoni rreth komplikimeve të mundshme. Me trajtimin e duhur, diabeti mellitus praktikisht nuk ndikon në jetën e përditshme. Sidoqoftë, nëse nuk trajtohet, mund të shkaktojë shumë komplikime. Në mungesë të trajtimit të duhur, komplikimet e mëposhtme mund të ndodhin:
4 Mësoni rreth komplikimeve të mundshme. Me trajtimin e duhur, diabeti mellitus praktikisht nuk ndikon në jetën e përditshme. Sidoqoftë, nëse nuk trajtohet, mund të shkaktojë shumë komplikime. Në mungesë të trajtimit të duhur, komplikimet e mëposhtme mund të ndodhin: - Dëmtimi i qelizave... Në diabetin, alditet (alkoolet e sheqerit) grumbullohen në qeliza, gjë që çon në çrregullime osmotike dhe dëmtim të qelizave. Mund të shkaktojë dëmtim të nervave, veshkave, lenteve të syve dhe enëve të gjakut, të cilat duhet të shmangen me çdo mjet.
- Hipertensionit... Kolagjeni i glikoziluar rrit trashësinë e mureve të enëve të gjakut, gjë që çon në një ngushtim të rrjedhjes së gjakut dhe ndikon negativisht në enët e retinës. Si rezultat, për shkak të glikacionit të proteinave dhe glikogjenit, zhvillohet skleroza e enëve të gjakut. Kjo rrit koagulimin e gjakut dhe presionin e gjakut.
- Ksantoma... Ky term i referohet nyjeve të verdha të lipideve në lëkurë ose në qepallat që formohen si rezultat i hiperlipemisë.
- Problemet e lëkurës... Njerëzit me diabet janë të prirur për infeksione kërpudhore dhe bakteriale, vlime të shpeshta dhe ulcera neuropatike në shputat e këmbëve të tyre. Pacientët zakonisht nuk përjetojnë dhimbje për shkak të qarkullimit të dëmtuar, i cili shkakton neuropati (dëmtim nervor) dhe ulje të ndjeshmërisë.
- Problemet e syve... Enët e reja anormale të gjakut mund të formohen në irisin e syve. Zhvillimi i kataraktave të lenteve të syve është gjithashtu i mundur.
- Problemet e sistemit nervor... Këto përfshijnë përcjelljen e vonuar të nervit, nefropatinë, retinopatinë dhe neuropatinë, të cilat zhvillohen si rezultat i dëmtimit të enëve të vogla të gjakut në organe të ndryshme vitale.
- Komplikimet makrovaskulare... Këto janë arterioskleroza, insuficienca koronare, goditja, ishemia periferike (veçanërisht në ekstremitetet e poshtme), çalim.
- Gangrena e këmbës... Ky ndërlikim njihet si "këmbë diabetike".
- Probleme me veshkat... Këto janë infeksione të zakonshme të traktit urinar.
- Problemet gastrointestinale... Probleme të tilla përfshijnë kapsllëk, diarre dhe gastroparesis me dispepsi gastrike.
- Probleme me sistemin gjenitourinar... Për shkak të qarkullimit të dëmtuar të gjakut tek burrat, mund të zhvillohet impotenca; tek gratë, infeksionet vulvovaginale (infeksionet e mukozës vaginale) dhe dyspareinia (marrëdhënie të dhimbshme, kryesisht për shkak të thatësisë vaginale) janë të zakonshme.
 5 Kuptoni ndryshimin midis diabetit tip 1 dhe tip 2. Diabeti i tipit 1 është kryesisht një sëmundje autoimune që shkaktohet nga sekretimi i pamjaftueshëm i insulinës. Ndodh papritur, me pacientët zakonisht më të hollë dhe më të rinj. Tre nga katër persona me diabet të tipit 1 e zhvillojnë atë para moshës 20 vjeç.
5 Kuptoni ndryshimin midis diabetit tip 1 dhe tip 2. Diabeti i tipit 1 është kryesisht një sëmundje autoimune që shkaktohet nga sekretimi i pamjaftueshëm i insulinës. Ndodh papritur, me pacientët zakonisht më të hollë dhe më të rinj. Tre nga katër persona me diabet të tipit 1 e zhvillojnë atë para moshës 20 vjeç. - Nga ana tjetër, diabeti i tipit 2 shkaktohet nga sekretimi i pamjaftueshëm i insulinës dhe rezistenca ndaj insulinës, në të cilën përgjigja e qelizave të muskujve, indit dhjamor dhe mëlçisë është e dëmtuar, edhe pse trupi prodhon insulinë. Për të normalizuar tolerancën ndaj insulinës, trupi ka nevojë për më shumë insulinë (pa marrë parasysh sa), e cila çon në nivele më të larta të sheqerit në gjak dhe insulinës. Në mënyrë tipike, ky lloj diabeti ndodh më vonë në jetë, pacientët shpesh janë mbipeshë ose obezë, dhe në shumicën e rasteve nuk ka simptoma në fazat e hershme.
Këshilla
- Pasuroni dietën tuaj me yndyrna të shëndetshme si arrat, vajin e ullirit dhe gjalpin e kikirikut. Ky ushqim i shijshëm dhe i shëndetshëm nuk përmban sheqer ose yndyrna të pashëndetshme.
- Për pacientët me diabet të tipit 2, mjekët shpesh përshkruajnë sulfonilurea së pari dhe më pas biguanidet. Nëse ky trajtim nuk është i mjaftueshëm, mjeku mund të përshkruajë terapi me insulinë për të stabilizuar sëmundjen.
- Asnjëherë mos hani ushqime me karbohidrate të rafinuara, pasi ato janë të pashëndetshme. Këto përfshijnë pasta, çokollata, ëmbëlsira dhe ëmbëlsira, drithëra të menjëhershëm dhe veçanërisht pije me sheqer.
- Produktet e qumështit janë të pasura me karbohidrate, prandaj përpiquni të mos i konsumoni ato.
- Bukët e bardha, orizi i bardhë dhe makaronat e bardha janë shumë të dëmshme për diabetikët.
- Vezët dhe mishi përmbajnë yndyrna të pashëndetshme, kështu që është mirë t’i zëvendësoni me ushqime proteinike me bazë bimore, si fasulet dhe bishtajoret e tjera. Mundohuni të hani këtë lloj ushqimi dy herë në ditë për të mbajtur sheqerin në gjak në një nivel normal. Varietete të ndryshme të fasuleve ndihmojnë në rregullimin e niveleve të sheqerit në gjak, kjo është arsyeja pse ato janë shumë të dobishme për diabetin. Gjithashtu, përpiquni të hani më shumë peshk!
- Perimet si hudhra dhe qepët konsiderohen shumë të dobishme për diabetin.
- Mundohuni të hani shumë fruta, perime dhe një larmi sallatash. Nëse nuk ju pëlqejnë frutat dhe perimet e papërpunuara, mund të bëni lëngje prej tyre që përmbajnë ton vitamina dhe lëndë ushqyese. Shmangni ushqimet e panatyrshme, të përpunuara dhe të konservuara. Bestshtë mirë që të konsumoni ushqim organik natyral.
- Drithërat si bollgur, meli, gruri, thekra dhe amaranti kontribuojnë në funksionimin normal të trupit.
- Vajrat vegjetale (të tilla si kungulli dhe vaji i ullirit) dhe arrat e papërpunuara përmbajnë yndyrna të shëndetshme.
- Margarina përmban yndyrna sintetike dhe për këtë arsye është e dëmshme për pankreasin.
Paralajmërimet
- Pacientët duhet të jenë të vetëdijshëm për shenjat e hipoglikemisë (sheqer i ulët në gjak). Vetëm në rast, ju duhet të keni një burim glukoze me vete. Shenjat e hipoglikemisë përfshijnë djersitje të tepërt, uri, dhimbje koke dhe nervozizëm. Ju mund të përdorni qumësht, lëng portokalli dhe madje edhe karamele të thjeshta si burim glukoze.
- Njerëzit me diabet duhet të konsumojnë jo më shumë se 300 miligram kolesterol në ditë.